中国医疗服务市场出现的“看病难、看病贵”,“医患关系紧张”等一系列的问题,其根源之一就是就医格局不合理。本文将从分级诊疗的发展现状分析其带来的投资机会。
一、为什么要实行分级医疗
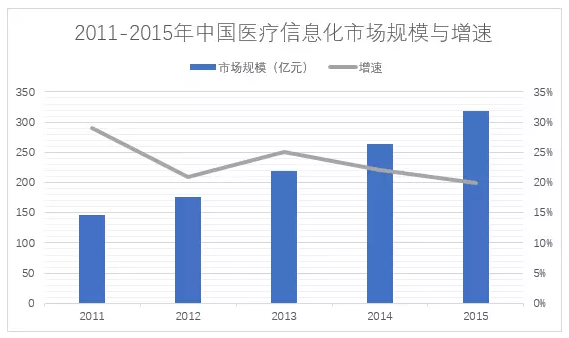
1.我国平均每万人配备的病床数为38张,高于世界平均水平30张,也略高于美国、澳大利亚和英国,但居民仍普遍感觉床位难求。并有相当一部分患者对于住院服务的技术水平、住院费用和服务态度等表示不满意。
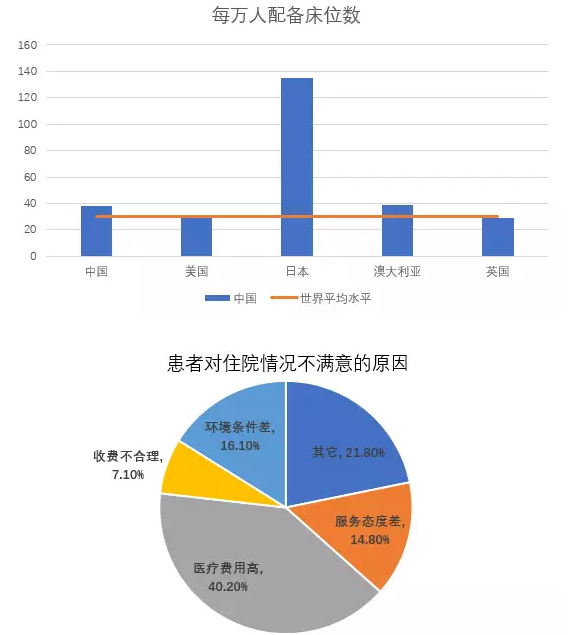
2.大医院的病床利用率接近90%,已经超负荷运作仍然供不应求,但是基层医疗卫生机构大量床位利用率只有60%,大量资源闲置。各级医院的病床使用率也随着级别升高而明显增加,三级医院的病床使用率甚至超过100%,但一级医院的病床使用率只有60%。
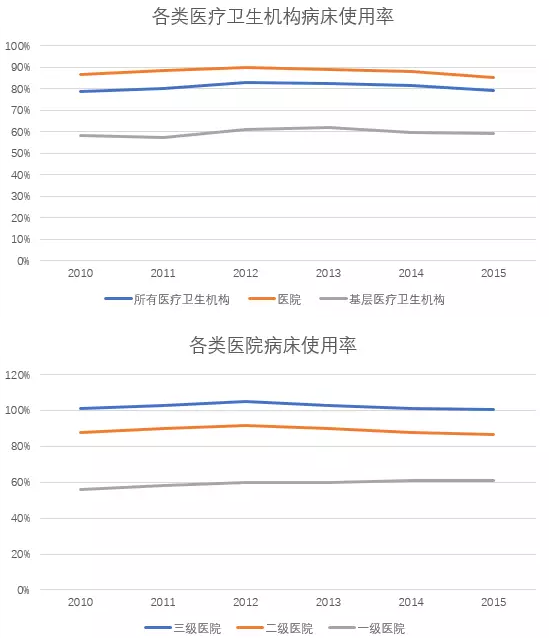
3.基层医疗卫生机构的诊疗人次增长率远小于总增长率,甚至出现负增长。在整个体系中的服务量占比也已降至60%以下,而世界卫生组织认为基层医疗体系至少可以承担八成以上患者的治疗需求。
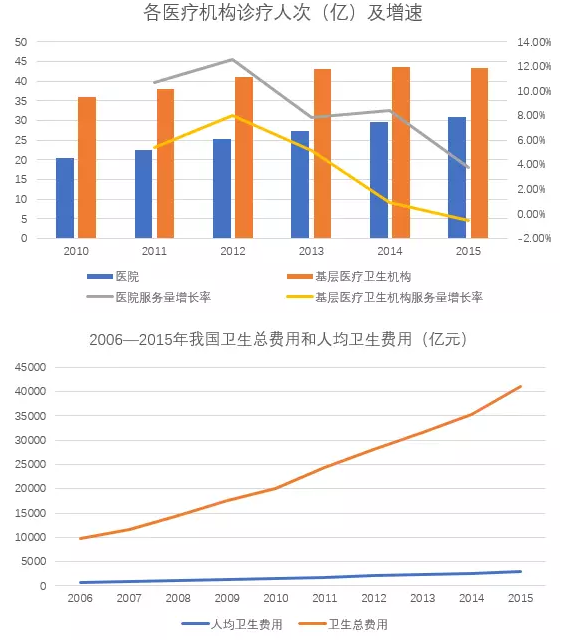
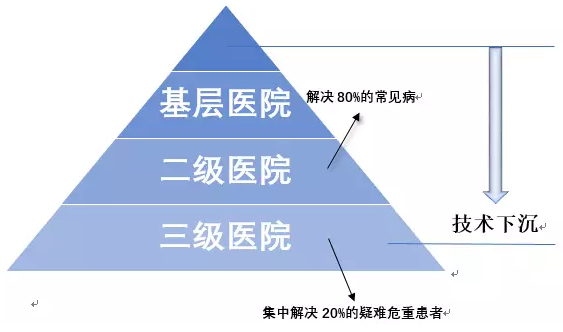
这些数据均突出体现了国内患者流向的不合理:本应作为医疗体系基础的一级乡镇社区医院和卫生服务中心却根基虚浮,而在金字塔尖的三甲医院却被大量上涌的患者量压得疲于应对。用分级诊疗将大量常见病、多发病患者导流沉淀回基层医疗卫生机构首诊,配合优质资源有序下沉,完善转诊制度,是医改的首要举措。
二、什么是分级诊疗
分级诊疗制度,就是要按照疾病的轻、重、缓、急及治疗的难易程度进行分级,不同级别的医疗机构承担不同疾病的治疗,实现基层首诊和双向转诊。目前我国80%的医疗卫生资源集中在城市,其中80%又集中在大中型医院,而医疗卫生服务的需求大部分在基层。供给与需求的不平衡导致了看病难,而分级诊疗能有效解决这个难点,同时能控制小病大治的不良现象,与医药分开等政策结合控制医保费用。

三、分级诊疗的发展现状与障碍
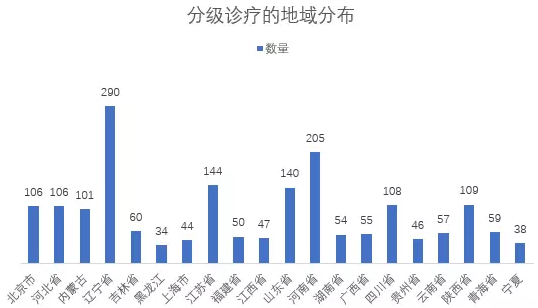
1.分级诊疗的地域分布。2015年9月国务院办公厅发布的《意见》中明确指出了分级诊疗目标任务:到2017年,分级诊疗政策体系逐步完善,医疗卫生机构分工协作机制基本形成。到2020年,分级诊疗服务能力全面提升,保障机制逐步健全,基本建立符合国情的分级诊疗制度。政策发出了,各省市响应号召,开始积极落实。
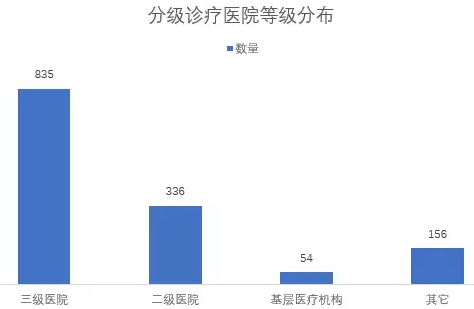
2.分级诊疗医院等级分布。据调查数据显示,开展分级诊疗的三级医院占据全部调查对象的50%。可见,三级医院是分级诊疗实践的主导力量,为区域或集团内下级医院提供更好的医疗服务支持。二级医院作为“中转站”,做到既要向上可转诊,向下可分诊的重要职能。基层医疗机构作为医疗“神经”,全面覆盖区域居民的健康医疗服务。
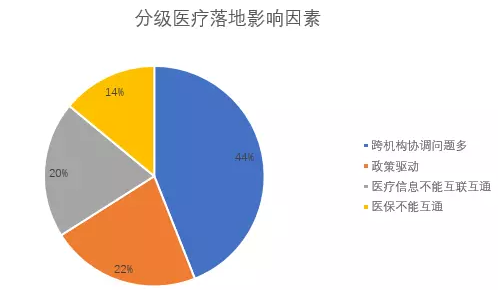
3.分级医疗落地影响因素。据调查显示,44%的人认为在机构与机构之间的协调问题是影响分级诊疗落地的主要因素。对于医疗而言,每家机构都是独立存在的,在分级诊疗实践中,需要进行病患、数据,以及医疗行为等交互,这就存在很大的挑战。调查中也显示出,有14%的人表示医保不能互通,也是导致分级诊疗难以落地的因素之一。
四、投资机会
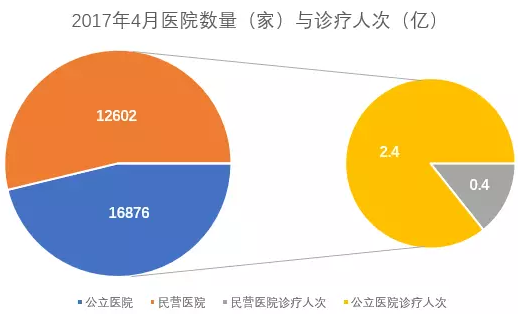
1.民营医院。目前公立医院与民营医院数量相当,但是公立医院诊疗人次远高于民营医院。分级诊疗下,患者向基层分流,基层市场不断扩充。基层市场需求扩大和供给不足之间的矛盾愈加明显。国务院提出进一步放宽准入,控制公立医院规模,留出社会办医空间,以及促进资源流动和共享,推进公立医院医师进驻民营医院执业等,引导社会资本参与基层医疗服务提升基层卫生服务机构的办医水平。
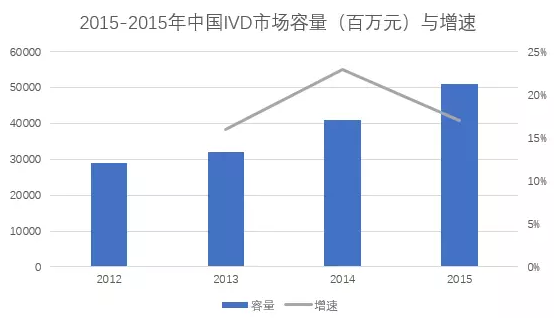
2.体外诊断。提升基层卫生服务机构的办医能力就需要基础的检测、影像设施,辅助家庭医生的诊疗;康复回到社区要求良好的社区服务环境以及高素质的医护人员,这都需要政府对于基层办医的扶持。由于基层医疗机构服务能力较低,体外诊断可以辅助基层医生进行诊断,提高服务能力。
3.医疗信息化。通过互联网进行转诊,实现不同级别、不同类别医疗机构之间的联通,例如二、三级医院通过互联网医疗对患者进行远程会诊、远程影像判断,可以减少患者的时间和交通成本,也可以改善医疗秩序。